İnfluenza mevsimi yaklaşırken neler yapılmalı?
Her yıl Eylül ile başlayan ayları (Ekim-Mart) Avrupa ülkelerinde olduğu gibi Türkiye için de influenza (grip) vakalarının arttığı bir dönem olup bu yıl farklı olarak COVID-19 pandemisi ile influenza aynı zaman diliminde bir arada görülecektir. Dolayısıyla tanı, tedavi, aşı, kişisel koruyucu malzeme kullanımı, sürveyans ve sağlık hizmetlerinin organizasyonu başlıklarına ilişkin sağlık otoritesince yürütülecek kapsamlı hazırlıklara gereksinim vardır.
Türk Tabipleri Birliği COVID-19 İzleme Kurulu, süreci; Prof. Dr. Murat Akova, Prof. Dr. Banu Çakır, TTB COVID-19 İzleme Kurulu'ndan Prof. Dr. Nurdan Köktürk, Prof. Dr. Aynur Eren Topkaya, Doç. Dr.Cavit Işık Yavuz ve Prof. Dr. Özlem Kurt Azap'ın katılımıyla 25 Temmuz 2020 tarihinde yaptığı toplantıda değerlendirmiştir.
Önümüzdeki günlerde rapor haline getirilecek toplantıdan çıkan önerilerin -konunun önemi nedeniyle- vakit geçirmeksizin paylaşılması uygun görülmüştür:
Yakalanan vakaların tüm temaslılarına mutlaka test yapılması gerekmektedir.
Sağlık Bakanlığı tarafından TBMM’de (21 Temmuz 2020) yapılan sunumda vaka başına 4.75 temaslı olduğu açıklanmıştır. Bakanlık açıklamasına göre COVID-19 enfekte prevalansı (Ag pozitifliği) 2.5/1000’dir. Bu oran çalışmanın yapıldığı Haziran ayında ortalama 21000 aktif vaka olduğu düşünüldüğünde, toplumda PCR ile tanı alanların mevcut aktif vakaların 9.7 katı olduğunu göstermektedir. Maske-fiziksel mesafe-hijyen ile önlem alınması önemlidir ancak yeterli değildir. Yakalanan vakaların tüm temaslılarına mutlaka test yapılması gerekmektedir, aksi halde eksponensiyel artışın önünün kesilmesi mümkün olamayacaktır.
COVID-19 tanısı açısından test sayısı, test yapan merkez sayısı ve kapasiteleri olabildiğince artırılmalıdır.
Sonbahar ile birlikte hasta sayısının daha da artacağı öngörülerek tanı merkezlerinin sayı ve kapasitelerinin artırılması önemlidir. Tüm merkezlerde çalışılan testlerin geçerlilik ve güvenilirliği için yapılmış validasyon araştırma sonuçları paylaşılmalıdır. Merkezlerde yapılması gereken verifikasyon çalışmaları da kontrol edilmelidir. Aksi halde, enfekte kişiler tespit edilemediği için toplumda var olan aktif vaka sayısı artacaktır. Ayrıca SARS CoV -2 RT-PZR testleri için gerekli alt yapı ve yetkin insan gücü sınırlı olduğundan duyarlılığı yüksek antijen testlerinin de yaygın olarak kullanılması için planlama yapılmalıdır. İnfluenza mevsimi öncesi bu düzenlemelerin yapılması daha da önem kazanmaktadır.
İnfluenza (Grip) Benzeri Hastalık (GBH/ILI) ve Ağır Akut Solunum Yolu Enfeksiyonları (SARI) yakınmalarıyla başvuran her hastaya eş zamanlı İnfluenza ve COVID-19 testlerinin yapılması planlanmalıdır.
İnfluenza için tercihan PCR testi uygulanmalı, bu mümkün olmadığı takdirde hızlı antijen testi yapılmalıdır. Hızlı antijen test sonucu negatif saptanırsa, özellikle hastaneye yatırılarak takip edilmesi gereken hastalarda İnfluenza PCR testi yapılmalıdır.
Salgın yönetiminde en kritik rolü üstlenen birinci basamak sağlık hizmetlerine öncelik verilmeli ve mevcut yükü taşımakta zorlanan birinci basamak sağlık kurumlarında yaşanan sıkıntılar giderilmelidir.
Özellikle birinci basamakta ayaktan hastayı tekrar yakalamak daha zor olacağı için şu aşamada test merkezlerine yeterli sayıda İnfluenza ve COVID-19 test imkânlarının eş zamanlı sağlanması gereklidir. Mümkünse aynı örnekten çalışılması hasta kabulü ve personel iş gücü açısından önemlidir. Buna göre test tipi, sayısı, merkez özelliklerinin tartışılması ve biran önce İnfluenza döneminde hizmet sunabilecek merkezlerin belirlenmesi yararlı olacaktır.
Sürveyans sistemi hızla reorganize edilmelidir.
COVID-19 için aktif sürveyans sistemi olmaması nedeniyle, bunun en kısa zamanda aktif ILI/SARI sürveyans programına entegre edilmesi, mevcut ekiplerin eğitimi, test merkezlerinin güçlendirilmesi ve tespit basamaklarının entegrasyonu açısından verimi artıracaktır. Aksi halde, temaslı takibi, aşılama, sürveyans, okul rutin aşılamaları ve rutin hasta yükü birinci basamakta çalışmayı tümüyle imkânsız kılacaktır.
Sağlık Bakanlığı’nın daha geç olmadan COVID-19 hasta profili hakkında detaylı bilgi vermesi ve araştırmalara imkân sağlaması önemlidir.
Bu bağlamda:
- Hastalarda kullanılan ilaçların retrospektif kullanımdaki göreceli etki ve istenmeyen etkileri açıklanmalıdır. İnfluenza ve diğer solunum yolu enfeksiyonları ortaya çıktıkça ilaç sayısı ve bağlı olarak potansiyel advers etkiler de artacaktır. Bu nedenle, hangi algoritmaya göre minimal sayıda ilaç kullanılacağı konusunda kanıt çok önemlidir.
- PCR pozitif ve negatif olup COVID-19 tedavisi almış hastaların özellikleri ve tedavi başarılarının değerlendirilmesine yönelik verilerin raporlanması önemlidir. Bu raporlama sonbahardaki hasta triyajı ve tedavi planları için kanıt sağlayacaktır.
- Bakanlık bugüne kadar farklı zamanlarda R0 ve Re değerleri için farklı değerler açıklamıştır. Bunların bölgesel olarak ve analiz yöntemleri ile açıklanması değerlidir. Bu değerler ileriye dönük modellemeler için önemlidir. Temas sayısı açıklanırken bunların sekonder enfeksiyon ile ilişkisi (PCR ile teyit yüzdesi vb) ivedi olarak Bakanlık tarafından paylaşılmalıdır.
- Şu ana kadar hastanelerin hasta sayısı, doluluk oranı vb değerler biran önce paylaşılmalı; hasta sayısının artmasında ne tür değişiklikler ya da iş bölümü yapılacağına dair projeksiyonlar yapılmalıdır.
İnfluenza tedavisinde kullanılan oseltamivirin ampirik kullanımını azaltıcı önlemler alınmalıdır.
İlaç mümkünse sadece hastalığın kanıtlanmış olduğu olgularda ve ilaçsız izlendiği takdirde ciddi morbidite ve mortaliteye yol açma olasılığı olan olgularda kullanılmalıdır.
İnfluenza aşısı çok yaygın yapılmalı ve kamusal bir sorumlulukla ücretsiz temini üstlenilmelidir.
İnfluenza aşısı yapılmış kişilerde COVID-19 mortalitesinin azaldığına dair öncül çalışmaların mevcut olduğu dikkate alınarak aşı sadece risk grubuna değil, endike olduğu 6 ay üzeri herkes için önerilmelidir. Yaygın influenza aşılaması, aşının hücresel immunüte üzerinden COVID-19 vakalarında mortaliteyi azaltmasıyla (çalışma sonuçları kesin olmasa da) hem hastaneye daha az hasta yatmasına hem de influenza vakalarının artması ile ortaya çıkacak işgücü kaybını önlemeye yarar. Ağustos ayı sonunda okullar açılacak olursa, okul çocuklarına diğer aşıların yanısıra influenza aşısının da önerilmesi planlanmalıdır.
Toplumu influenza aşısı konusunda aydınlatıcı ve teşvik edici önlemler alınmalıdır.
“Aşı karşıtlığı” göz önüne alınarak önlemler düşünülmeli, pandemi koşullarını da içeren bilgilendirici çalışmalara ağırlık verilmelidir.
Yeterli aşı stoku erken olarak sağlanıp, aşının mümkün olan en erken dönemde yapılması sağlanmalıdır.
Daha önce aşılanmamışlarda immünizasyon için en az iki haftalık bir süreye gerek olacağı akılda tutulmalıdır.
Pnömokok aşısı gözardı edilmemelidir.
Risk gruplarında pnömokok aşısının uygulanmasının artırılması konusunda önlemler alınmalı; yeterli konjuge ve polisakkarit aşı stoğu sağlanmalıdır.
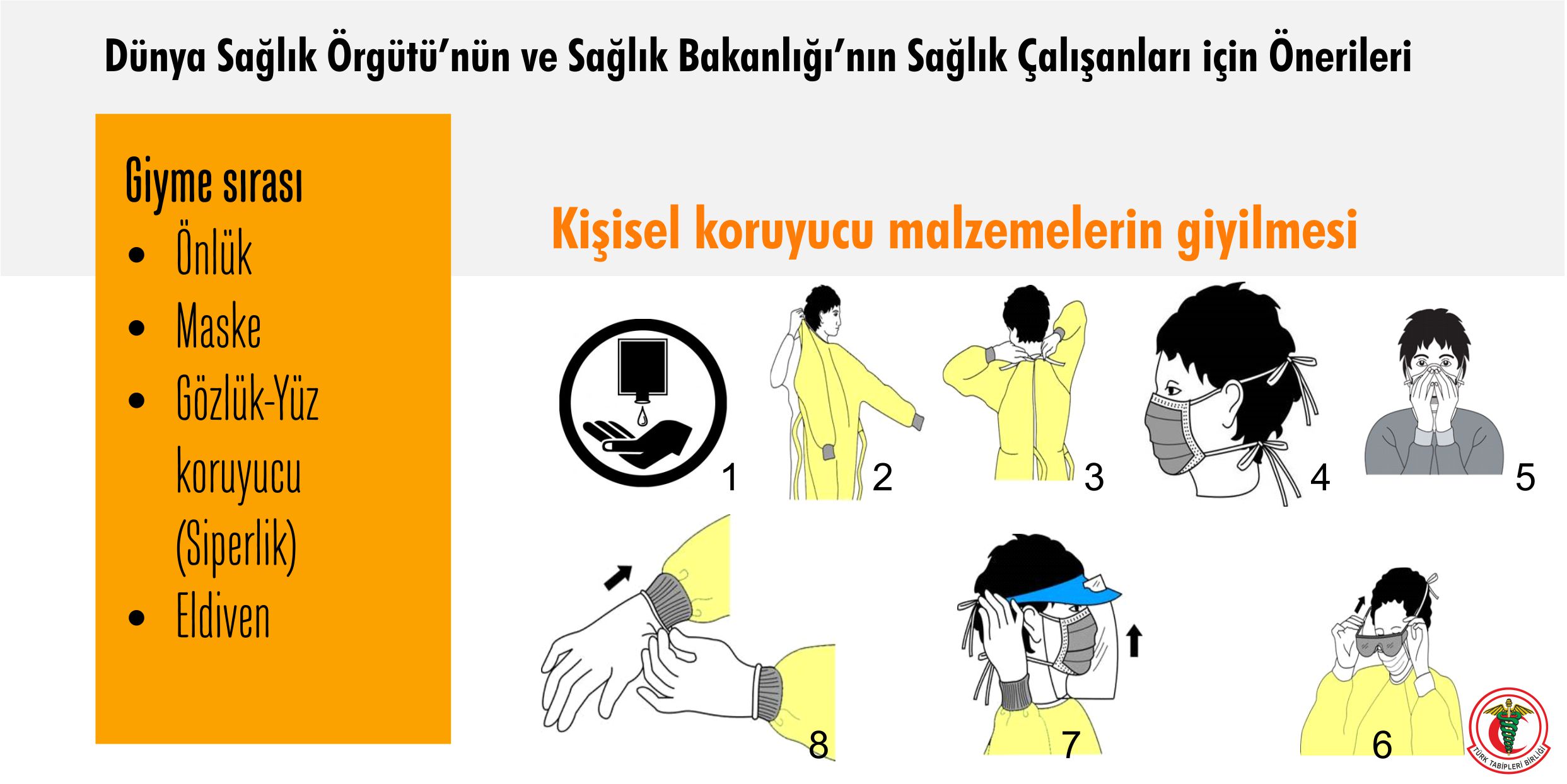
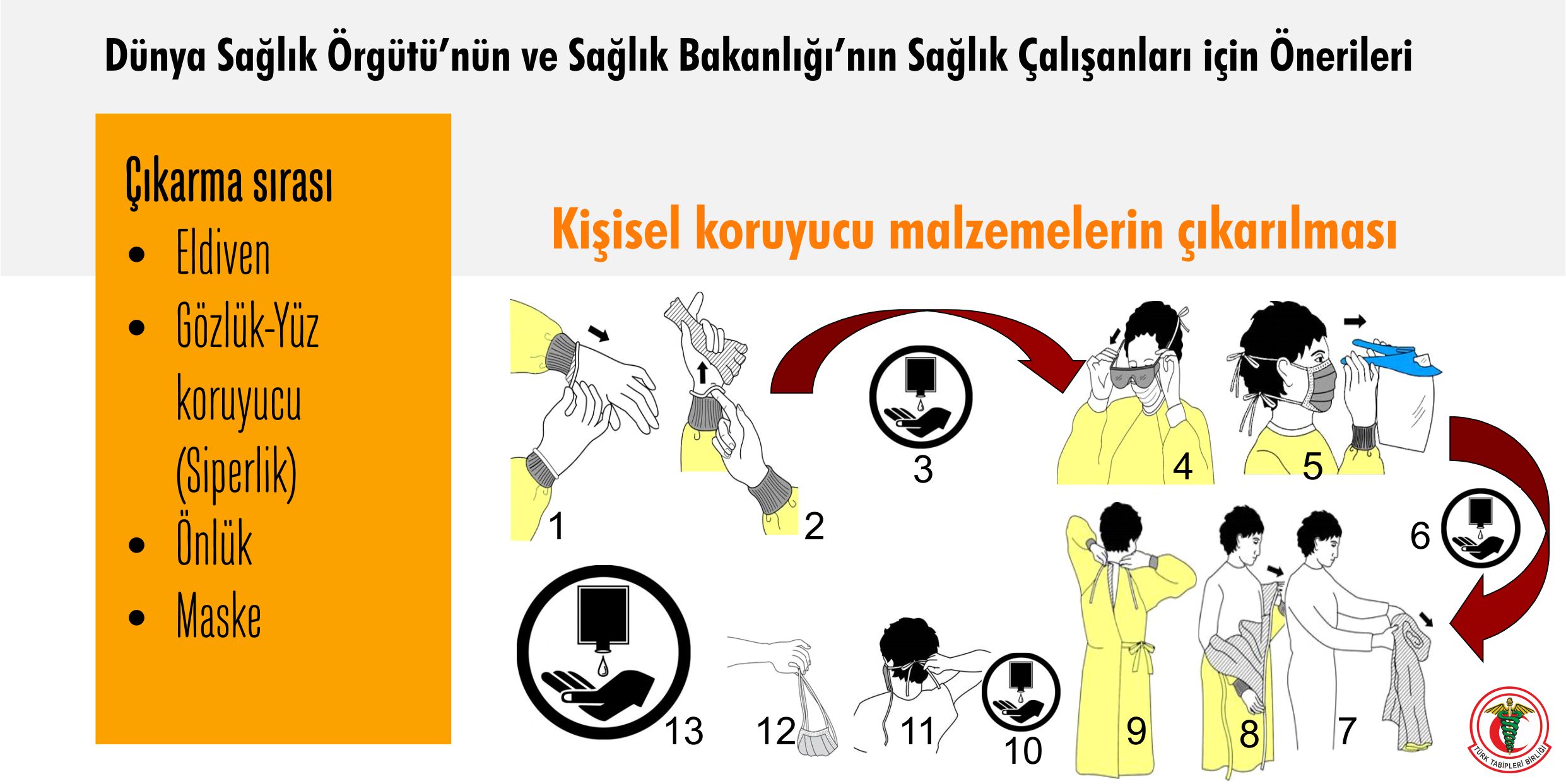
Kişisel koruyucu malzeme temini ve zamanında dağıtımı yaşamsaldır.
Birinci basamak da dahil olmak üzere sonbaharda kişisel koruyucu malzeme ihtiyacının artacağı açıktır. Bu nedenle, ihtiyaç hesaplamaları yapılmalı, temin ve dağıtımı sağlanmalıdır. Tüm sağlık çalışanları için kişisel koruyucu malzemenin yanısıra influenza aşısı temin edilmelidir.
İnfluenza ve COVID-19 vakalarının eş zamanlı olması durumunda sağlık ekibinin kendini ve hastalar arası bulaşıcılığı engellemede ne tür kişisel koruyucu malzeme kullanacağına karar verilmeli ve bu konudaki eğitimler hazırlanmalıdır.